Лечение и симптомы скарлатины
Скарлатина — одно из острых инфекционных заболеваний, сопровождающееся характерной мелкой сыпью, лихорадкой, интоксикацией организма и ангиной. Возбудитель — стрептококковая палочка группы А. Скарлатиной заражаются посредством воздушно-капельного пути от инфицированных скарлатиной, которые кашляют, чихают или разговаривают и при этом выпускают в воздух многочисленные бактерии. Еще возбудитель болезни передается посредством посуды, игрушек, белья. Очень большую опасность представляют заболевшие, являющиеся источниками болезни в 2-3 первых суток с начала болезни.
Сначала описал клинику скарлатины врач – анатом из Италии Д. Инграссиа в средине XVI столетия. В конце XVII века данную болезнь называли «пурпурной лихорадкой». Так скарлатина и получила свое название от английской фразы «scarlet fever». Над этиологией данного заболевания работали В.И. Иоффе, И.И. Левин, супружеская чета Дик, Ф. Гриффт и Р. Лэнсфилд в средине XX века.
Причины скарлатины
Стрептококк группы А (возбудитель) способен вызвать не только скарлатину, но и другие стрептококковые инфекции. Это может быть ангина, тонзиллит, ревматизм, и др.
Поселяясь в носоглотке (иногда на кожном покрове), стрептококки группы А вызывают местные воспаления. Вырабатываемый возбудителем экзотоксин приводит к общей интоксикации организма. Большую роль в патологии отводится аллергиям, которые формируют самые разнообразные осложнения.
 Источниками инфицирования являются люди:
Источниками инфицирования являются люди:
- Болеющие такими заболеваниями, как ангина, скарлатина или другими модификациями стрептококковых инфекций;
- Носители стрептококка группы А без признаков болезни.
Заразным заболевший человек считается в течении трех недель от начала заболевания. Приблизительно 20% здоровых людей — носители стрептококков группы А и часто способны выделять бациллы в течение месяцев, иногда года или более. Заразиться можно, общаясь с больным или носителем достаточно долгое время. Путей заражения есть два:
- алиментарный (с пищей);
- контактный (с грязными руками и предметами быта).
Восприимчивость к бациллам скарлатины у человека высокая. Болеют в основном люди, не имеющие иммунитета к антитоксинам. Скарлатина у детей до 10 лет встречается чаще всего. После того, как человек переболел скарлатиной, иммунитет вырабатывается исключительно к определенной группе стрептококков, которая являлась возбудителем. Если в организм попадет бацилла другой группы или другого серовара, можно заболеть вторично.
Эпидемиология
Дети – дошкольники, которые часто пребывают в организованных коллективах, в несколько раз чаще других людей болеют скарлатиной. Эпидемиологические всплески заболевания стабильно регистрируются осенью, зимой и весной. Дети до 2-ух лет болеют в 7-14 раз чаще других возрастных групп. Много «здоровых» бактериеносителей.
Скарлатина имеет характерную особенность – фиксированные подъемы и спады заболеваемости по определенному региону. Интервалы могут исчисляться годами, а могут и десятилетиями, но с большим числом заболевших и усиленной степенью тяжести. Тяжелая и легкая формы скарлатины периодически меняются.
Если взять за основу 20 столетие, то в нем выделяется 3 объемные циклы скарлатины:
- Первый имеет постепенный подъем заболеваемости (из 100 тысяч людей заболеют 115);
- Второй удивляет уровнем заболеваемости (из 100 тысяч человек заболевают 462);
- Третий цикл – самый продолжительный (на 100 тысяч человек заболевших 531,8).
Патогенез
Возбудитель стрептококка посредством слизистой зева и носоглотки попадает в человеческий организм (может проникнуть в рану на коже) и создает местный воспалительный очаг.
Инфекционно-токсический синдром развивается благодаря появлению в крови стрептококкового токсина. Расширение мелких сосудов почти во всех органах приводит к появлению сыпи. С развитием инфекции накопляются и синтезируются антитоксические антитела, поэтому сыпь уменьшается и со временем вообще исчезает, а клетки эпидермиса приобретают ороговевшую форму и кожа начинает шелушиться.
Возбудитель накапливается в лимфе и по лимфососудам перебирается в лимфатические узлы, где и стает причиной воспалений. После этого бактерии стрептококка могут перекочевать к разным органам, сформировать гнойные процессы.
Симптоматика
Инкубационный период заболевания зависит от степени тяжести и может составлять как один день, так и 10 суток. Начинается скарлатина острыми проявлениями, часто сразу же, в течение часа — двух температура вырастает до 39-40 градусов (но не обязательно) и проявляются такие симптомы, как:
- Общее недомогание или нездоровое возбуждение;
- Вялость и сонливость или подвижность;
- Головная боль;
- Глотательные боли горла;
- Рвота (при сильной интоксикации);
- Слабость во всем теле;
- Тахикардия;
- Боли в животе (не всегда).
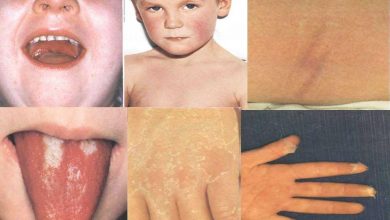
Прощупываются заметно увеличившиеся плотные и болезненные лимфоузлы. На языке заметны серовато-белые обложения налета, который очистится через 4-6 суток и станет ярко-красного цвета. При очень тяжелом протекании скарлатины губы тоже становятся малиновыми.
Спустя 5-6 суток после инфицирования может проявиться тахикардия, повыситься артериальное давление.
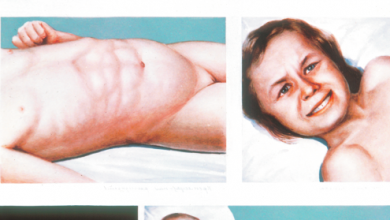
Важным для диагностики признаком данной болезни принято считать специфические высыпания. Сначала они проявляются на щеках, лбу, висках, шее и вверху на туловище. Дальше сыпь разносится на сгибы рук и ног, по бокам грудного отдела и живота, на бедра (внутренняя поверхность). Доминирует белый дермографизм. В местах сгибов, под мышками и в паху сыпь приобретает характер красных полосок или сплошной эритемы.
В период заболевания скарлатиной сосуды очень ломкие, поэтому часты точечные кровоизлияния в местах сгибов суставов и в местах, где кожа трется или сдавливается одеждой.
Не обязательно, что сыпь при скарлатине проявится в первый же день. Часты случаи отсутствия высыпаний или появлений спустя 3-4 дней, после того, как развилась болезнь.
Улучшение самочувствия пациента происходит на 4-6 сутки. При легком протекании заболевания сыпь может появиться и в течение 1-3 часов пройти.
Скарлатина имеет различные видоформы:
- Экстрабуккальная — скарлатина, при которой возбудитель попадает в организм через кожные поражения, такие как ожог, рана, стрептодермия. Распространение сыпи характерно от места внедрения в организм возбудителя. Воспалений ротоглотки и лимфоузлов шеи не будет.
- Стертая форма обычно бывает у взрослых. При такой форме симптоматика очень слабо выражена, сыпь резко появляется и быстро исчезает.
- Токсико-септическая форма обычно проходит у взрослого населения. Отмечается бурным началом с большой температурой тела и различными осложнениями (сосудистая недостаточность, миокардит, геморрагии кожи и ангина).
Как диагностировать скарлатину?
Некоторые признаки скарлатины похожи на симптомы кори, лекарственных дерматитов, краснухи и псевдотуберкулеза.
Наиболее отличительными признаками скарлатины можно считать «пылающий зев» (ярко разлитая гиперемия ротоглотки), яркий окрас языка, мелкоточечная сыпь, бледный треугольник в районе носа и губ. Если ладонью надавить на кожу, сыпь стает невидимой.
С помощью лабораторных методов выявляют лейкоцитоз и увеличенное СОЭ.
Возбудитель не выявляют, потому что клиническая карта скарлатины слишком характерна, а еще потому, что бактерии широко распространяются в организме здорового человека и больных другими формами стрептококков. Антиген стрептококка можно выявить с помощью быстрого диагностирования РКА.
Осложнения
Скарлатина у взрослых проходит в более сложной форме, чем у детей и часто имеют место различные осложнения. Осложнения присутствуют лишь в случае среднетяжелых и тяжелых форм протекания скарлатины. Выделяют ранние осложнения и поздние. К ранним относят:
- Параамигдалический нарыв (гной скапливается в районе миндалин);
- Отиты (воспаления ушей);
- Фарингит (воспалительные процессы глотки).
Поздние осложнения спровоцированы аллергеном. Самые известные аллергические осложнения:
- ревматизм коленных или/и локтевых суставов;
- поражение сердечного клапана с последующей сердечной недостаточностью;
- гломерулонефрит с развитием почечной недостаточности;
- поражение головного мозга (Хорея Сиденгама).
Поздние опасные и тяжелые осложнения – это в 95% случаев результат неправильного лечения. Это говорит о том, что слишком важно своевременно распознать у ребенка или взрослого скарлатину и приступить к лечению.
Лечение
В современных условиях скарлатину в 90% лечат в домашних условиях. Госпитализацию применяют лишь в случае тяжелых форм и непредвиденных осложнений. Необходимость в госпитализации определяется врачом.
Больному предписывается 7-10 суток пребывать на постельном режиме. Врач назначает инъекции антибиотика пенициллина (курс – 10 дней) или одного из альтернативных этиотропных препаратов (эритромицин или цефазолин) с таким же курсом лечения.
В домашних условиях применяется пенициллин в таблетках, в стационаре чаще всего это инъекции.
Если у больного имеются противопоказания к данным лекарствам, применяются полусинтетические пенициллины или линкозамиды.
Кроме антибиотиков, необходим прием противоаллергических средств, препаратов кальция, витамина С. Дозы определяются согласно возрасту.
Очень действенны при поражениях ротоглотки полоскания горла фурацилиновым раствором (1:5000).  Альтернативой могут служить настои ромашки, календулы, эвкалипта.
Альтернативой могут служить настои ромашки, календулы, эвкалипта.
В показаниях врача можно встретить витамины и антигистамины.
Желательна (особенно для детей) щадящая диета: блюда протертые и проваренные, в жидком или полужидком состоянии. Пищу подают теплой, чтобы не столкнуться с термическим раздражением.
Ребенок должен много пить жидкости, чтобы токсины из организма активно выводились. Перевод на обычное питание возможен тогда, когда стихнут острые проявления болезни.
Профилактика
Скарлатина – это заболевание «организованных коллективов», поэтому в таких коллективах (школы, детсады) осуществляется каждодневное отслеживание изменений заболеваемости на ангину и другие проявления респираторной стрептококковой инфекции. Это нужно для того, чтобы распознать признаки ухудшения эпидемситуации.
В очаге эпидемии скарлатины оформляются на стационар:
- тяжелобольные и со среднетяжелой формой инфицирования;
- заболевшие представители детских заведений, где дети находятся круглосуточно;
- инфицированные из тех семей, где имеются дети, не достигшие 10-летнего возраста и не переболевшие скарлатиной;
- больные, за которыми некому дома ухаживать;
- больные, проживающие в семьях, где есть работники детсадов, медучреждений, молочных кухонь при условии, что их никак нельзя изолировать от заболевшего члена семьи.
Из стационара выздоровевший пациент выписывается не раньше 10 дней от дня инфицирования и после того, как выздоровеет.
Если ребенок переболел скарлатиной или ангиной, ему дадут доступ в детское заведение (садик, школу) лишь через 2 недели после того, как выздоровеет. Дети, которые переболели скарлатиной, но пребывают в закрытых детских учреждениях, определяются в изолятор на дополнительные 12 дней.
Взрослые и дети, переболевшие ангиной и пребывавшие в очаге инфицирования скарлатиной, не допускаются в учреждения, которые были упомянуты выше, в течение 22 дней с дня инфицирования.
Если в детском дошкольном или школьном заведении выявлен хотя бы один заболевший, накладывается семидневный карантин. Инфицированные изолируются, а в группе (классе) измеряется у всех детей и взрослых, контактирующих с детьми, температура, осматриваются ротоглотки и кожные покровы. Людей, у которых выявлены симптомы скарлатины, изолируют.
Профилактика состоит еще и в том, что все, контактировавшие с инфицированными и лица, у которых постоянное воспаление носоглотки, санируются томицидом на протяжении 5 дней. Горло орошается или полощется 5 раз на день после принятия еды. Помещение, где пребывает заболевший скарлатиной, дезинфицируется 0,5% раствором хлорамина, термообработке (кипячению) поддаются столовые принадлежности и белье больного.